Glucocorticoïden kunnen veel bijwerkingen hebben met een grote impact op de kwaliteit van leven tot gevolg. Dit geldt zowel voor synthetische bijnierschorshormonen als voor endo- gene overproductie van cortisol. Ook als de geneesmiddelen zijn afgebouwd of de endogene productie is genormaliseerd kan er nog langdurig sprake zijn van vervelende klachten zoals moeheid, verminderde inspanningstolerantie en geheugen- en concentratieproblemen.
Synthetische bijnierschorshormonen, zoals pred- nison en dexamethason, behoren tot de meest krachtige geneesmiddelen die we kennen. In 1948 werd ontdekt dat toediening van bijnier- schorshormoon de ziekteactiviteit bij reumatoïde artritis sterk verminderde. Voor deze ontdekking ontvingen Edward Kendall en Philip Hench, samen met Tadeus Reichstein, in 1950 de Nobelprijs in Physiology or Medicine. Ook bij veel andere inflammatoire ziekten bleken bijnierschors- hormonen zeer effectief. Wel bleek al snel dat therapeu- ische doseringen bijnierschorshormoon belangrijke bij- werkingen hebben, zoals toename in lichaamsgewicht, spierzwakte, hypertensie en gestoorde glucosetolerantie. Daarnaast kunnen ze bijnierschorsinsufficiëntie veroor- zaken, met tijdens de behandeling of kort na stoppen risico op een zogenaamde Addisoncrisis. Recent Nederlands onderzoek bij patiënten met een endogeen syndroom van Cushing heeft aangetoond dat behandelde patiënten met deze aandoening ook jaren na genezing nog de gevolgen van hun ziekte ervaren. In deze bijdrage worden deze recente bevindingen besproken, omdat ze ook relevant kunnen zijn voor patiënten die langdurig behandeld worden met synthetische glucocorticoïden.
Syndroom van Cushing
We spreken van het syndroom van Cushing wanneer het lichaam blootgesteld wordt aan overmatige hoeveel- heden bijnierschorshormoon. Dit kan veroorzaakt worden door overmatige cortisolproductie door het lichaam zelf (endogeen Cushing syndroom) of door toediening van glucocorticosteroïden als geneesmiddel (exogeen Cushing syndroom). Het endogene Cushingsyndroom wordt meestal veroorzaakt door een ACTH-producerend ade- noom van de hypofyse (ook wel ziekte van Cushing genaamd), minder vaak door een tumor van de bijnier of door een ACTH-producerende tumor elders in het lichaam (ectopische ACTH-secretie). Onbehandeld is het syndroom van Cushing een dodelijke ziekte: in de tijd dat nog geen behandeling mogelijk was, bedroeg de mortaliteit 50% na vijf jaar. Tegenwoordig is het syn- droom van Cushing door een operatie gelukkig meestal goed te behandelen. Wanneer de oorzaak van de ziekte weggenomen is, verdwijnen de symptomen van het Cushingsyndroom geleidelijk. In de eerste tijd na een geslaagde operatie is de cortisolsecretie in plaats van te hoog juist te laag en heeft de patiënt vaak zeer hinderlijke onttrekkingsklachten. Na 1-1,5 jaar herstelt de cortisolsecretie zich meestal en verdwijnen de onttrekkingsklachten. Recent onderzoek heeft aangetoond dat patiënten, ook wanneer er geen blijvende hormoonuitval is, toch restklachten kunnen houden.
Verminderde kwaliteit van leven
In een recente systematische review en meta-analyse toonden Broersen et al. aan dat na genezing van het syndroom van Cushing de kwaliteit van leven (KvL) verbetert, maar niet normaliseert.1 Dit komt overeen met het resultaat van onze eigen studie waarin wij de KvL van 123 patiënten (106 vrouwen, 17 mannen) in remissie van het syndroom van Cushing onderzochten2. De KvL van de ex-Cushingpatiënten werd gemeten met zeven gevali- deerde vragenlijsten en daarna vergeleken met de KvL van een op leeftijd en geslacht gematchte controlegroep. Van de patiënten was 80% behandeld voor een hypofysair Cushingsyndroom. De gemiddelde leeftijd van de onder- zochte ex-patiënten was 52 jaar en ze waren minimaal 4 jaar in remissie (gemiddelde remissieduur 13.3 ± 10.4 jaar). Om de invloed van de etiologie van het Cushing- syndroom op de KvL te onderzoeken werden patiënten in remissie van een hypofyse-afhankelijk en een bijnier- afhankelijk Cushingsyndroom vergeleken. Verder werden de invloed van hormonale deficiënties, behandelingsstrategie, duur van remissie, geslacht en leeftijd op de KvL onderzocht. In vergelijking met de controlegroep bleek de KvL in de totale patiëntengroep en in elke patiënten- subgroep significant slechter te zijn in vrijwel alle dimensies van de vragenlijsten. Subgroepanalyse onthulde geen verschil in KvL tussen de verschillende patiëntengroepen, met name geen verschil tussen patiënten in remissie van bijnier-afhankelijk en hypofyse-afhankelijk Cushingsyn- droom. Vrouwelijk geslacht en een kortere duur van de remissie hadden een negatieve invloed op de KvL in de patiëntengroep. De patiënten in remissie van een hypofyse- afhankelijk Cushingsyndroom zonder hormonale tekorten scoorden het beste, maar ook in deze groep was de KvL in de helft van de gemeten dimensies verminderd.
Milde cognitieve stoornissen
Tiemensma et al. onderzochten het cognitieve functio- neren, het geheugen en het executief functioneren bij 74 patiënten die genezen waren van een hypofyse-afhankelijk syndroom van Cushing en bij 74 controles gematcht voor leeftijd, geslacht en opleiding.3 Verder werden 54 patiën- ten onderzocht die eerder waren behandeld voor niet- functionerende macroadenomen van de hypofyse (NFMA) en 54 controles eveneens gematcht voor leeftijd, geslacht en opleiding. In vergelijking met NFMA- patiënten behaalden patiënten die genezen waren van de ziekte van Cushing significant lagere scores bij de Mini Mental State test. Bovendien scoorden patiënten die genezen waren van de ziekte van Cushing in vergelijking met NFMA-patiënten slechter bij diverse geheugentesten.
De auteurs concludeerden dat cognitieve functie, geheugen en uitvoerende functies ondanks langdurige genezing van de ziekte van Cushing gestoord waren. Deze waarnemingen wijzen op onomkeerbare effecten van eerder hypercortisolisme op de cognitieve functie en dus op het centrale zenuwstelsel.
Structurele hersenafwijkingen
Andela et al. vonden in een meta-analyse van 19 MRI studies dat de hersenafwijkingen die aanwezig waren bij patiënten met een actief Cushingsyndroom (kleinere hippocampus, vergrote ventrikels, cerebrale atrofie, veranderingen in neurochemische concentraties en functionele activiteit) slechts gedeeltelijk herstelden na bio- chemische genezing, zelfs na langdurige remissie.4 De ernst van de MRI-afwijkingen was gerelateerd aan klinische kenmerken zoals ernst en duur van het hypercortisolisme, huidige leeftijd en leeftijd bij diagnose en aan de gedrags- uitkomst (cognitief en emotioneel functioneren, gemoedstoestand en KvL).
Persisteren van centripetale obesitas
Centripetale obesitas (vollemaansgezicht, dikke buik en dunne armen en benen) is geassocieerd met systemische laaggradige ontsteking en een verhoogd cardiovasculair risico. Het is een bekend symptoom bij patiënten met een actief Cushingsyndroom. In de spreekkamer melden patiënten vaak dat het overtollige buikvet niet verdwijnt na langdurige genezing van het syndroom van Cushing. Dit was echter tot voor kort niet voldoende geobjectiveerd. Daarom onderzochten wij in een cross-sectionele case- control studie de verdeling van vetweefsel en adipocytokineprofielen van patiënten in langdurige remissie van een Cushingsyndroom.5 In deze studie werden 58 patiënten, in remissie van het syndroom van Cushing gedurende ten minste 5 jaar, vergeleken met 58 gezonde proefpersonen gematcht voor leeftijd, geslacht en BMI. Vergeleken met de gematchte controlepersonen hadden patiënten met een langdurige remissie van het syndroom van Cushing een significant grotere tailleomtrek, een kleinere dijomtrek, een hogere taille-heupverhouding en een hogere heup-dij ratio. Gemeten met DEXA-scanning hadden patiënten een significant hoger percentage truncale vetmassa en was de verhouding truncale vetmassa tot beenvetmassa signi- ficant groter. Patiënten hadden significant lagere adipo- nectinespiegels, hogere leptinespiegels en hogere resistine- niveaus dan proefpersonen. Wij concludeerden dat patiënten die in het verleden een Cushingsyndroom hadden zelfs na langdurige remissie nog steeds een centripetale vetweefselverdeling en een ongunstig adipo- kineprofiel hadden. Dit was onafhankelijk van de etiologie van het Cushingsyndroom, behandelingsstrategieën, hor- monale tekorten en comorbiditeit. Dit draagt waarschijnlijk bij aan het aanhoudend verhoogde cardiovasculaire risico.
Verminderd inspanningsvermogen
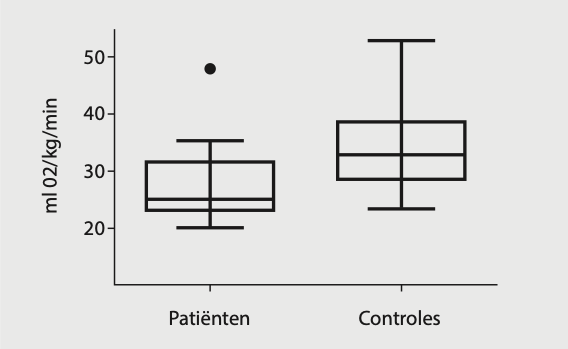
Cushing syndroom (n=17) vergeleken met gematchte controles (n=17).
Hoewel het duidelijk is dat belangrijke verbeteringen wor- den bereikt na genezing van het syndroom van Cushing melden patiënten vaak dat vermoeidheid blijft bestaan. Tot nu toe werd geen onderzoek verricht naar het inspanningsvermogen in deze patiëntengroep. Wij onder- zochten daarom de aerobe inspanningscapaciteit bij patiënten die gedurende meer dan 4 jaar in remissie waren van het syndroom van Cushing in vergelijking met gematchte controles en we onderzochten of de vermin- dering van inspanningscapaciteit verband hield met veranderingen in spierweefsel.6 In deze studie werden 17 patiënten geïncludeerd. Voor elke patiënt werd een controle gematcht op geslacht, oestrogeenstatus, leeftijd, BMI, roken, etniciteit en lichamelijke activiteit. Tijdens een maximale inspanningstest werd o.a. de VO2-max beoordeeld. Bij 8 individueel gematchte patiënten en controles werd een percutane spierbiopsie verkregen. Patiënten vertoon- den een lagere gemiddelde VO2-max (28.0 ± 7.0 versus 34.8 ± 7.9 ml O2 / kg lichaamsgewicht / min; p<0.01) en een lagere maximale werkbelasting (176 ± 49 versus 212 ± 67 watt; p=0.01). Er werden geen verschillen gezien in spiervezeltype, capillarisatie en mitochondriële functie.
Referenties
- Broersen LHA, et al. Improvement but no normali- zation of quality of life and cognitive functioning after treatment of Cushing syndrome. J Clin Endocrinol Metab 2019; 104: 5325-37.
- Wagenmakers MA, et al. Impaired quality of life in patients in long-term remission of Cushing’s syndrome of both adrenal and pituitary origin: a remaining effect of long-standing hypercortisolism? Eur J Endocrinol 2012; 167: 687-95.
- Tiemensma J, et al. Subtle cognitive impairments in patients with long-term cure of Cushing’s disease. J Clin Endocrinol Metab 2010; 95: 2699-714.
- Andela CD, et al. Cushing’s syndrome causes irreversible effects on the human brain: a systematic review of structural and functional magnetic resonance imaging studies. Eur J Endocrinol 2015; 173: R1-14.
- Wagenmakers M, et al. Persistent centripetal fat distri- bution and metabolic abnormalities in patients in long- term remission of Cushing’s syndrome. Clin Endocrinol (Oxf ) 2015; 82: 180-7.
- Roerink SHPP, et al. Decreased aerobic exercise capacity after long-term remission from Cushing’s syndrome: exploration of mechanisms. J Clin Endo- crinol Metab 2019 Dec 20. doi: 10.1210/clinem/ dgz286. [Epub ahead of print].
Informatie over het syndroom van Cushing
• www.bijniernet.nl
• www.bijniervereniging-nvacp.nl
• www.hypofyse.nl
—
Dit artikel is eerder verschenen in ILD CARE TODAY • JAARGANG 13 (1) • NUMMER 25 • MEI 2020
